El síndrome vestibular agudo se define como una única crisis de vértigo de curso agudo, con una duración mayor a 24 horas.
ETIOLOGÍA
El SVA puede tener gran variedad de causas tanto periféricas como centrales, siendo algunas de ellas patologías que requieren un tratamiento precoz y vigilancia estrecha del paciente ya que pueden tener secuelas irreversibles:

DIAGNÓSTICO DIFERENCIAL ENTRE LAS DIFERENTES ETIOLOGÍAS
A la hora de hacer un diagnóstico diferencial entre las distintas causas del SVA tenemos que tener en cuenta:
- Anamnesis
- Exploración: características del vértigo , nistagmo y protocolo HINTS
- Pruebas complementarias.
CLÍNICA
El SVA cursa con la siguiente clínica:
- Vértigo o inestabilidad
- Síntomas neurovegetativos intensos (nauseas, vómitos, sudoración profusa, etc)
- Nistagmo
- Síntomas asociados que nos permiten diferenciar las diferentes causas de un SVA:
- Síntomas auditivos (pueden indicar un origen periférico, pero la afectación de la AICA puede también producirlos)
- Alteraciones sensitivas (parestesias, déficit visuales) y/o motoras (ataxias, pérdida de fuerza)
HINTS
Se trata de un protocolo de exploración con una sensibilidad del 99% y una especificidad del 97% que nos permite diferenciar un vértigo central de uno periférico.
Su valoración consta de 3 pasos:
- Head Impulse (impulso cefálico = RVO)
- Nistagmo
- Test of Skew (cover test)
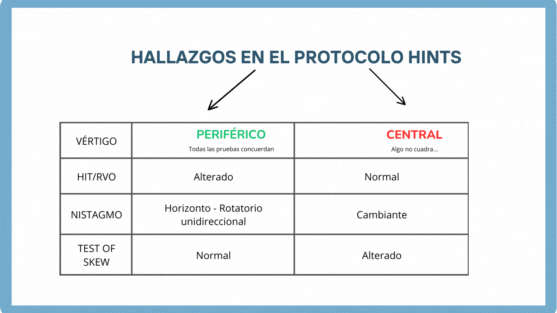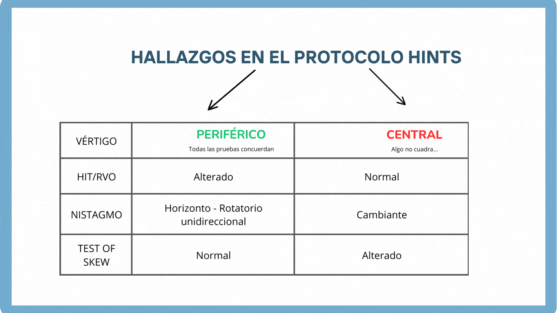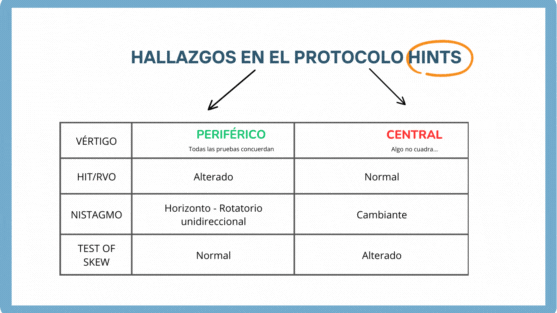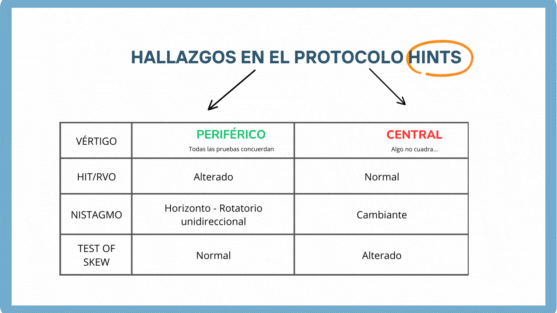
El protocolo HINTS tiene una sensibilidad (99%) y especificidad (97%) mayor que la RMN para poder diagnosticar un vértigo central. La RMN realizada en las primeras 24-48h para diagnosticar un vértigo central tiene una sensibilidad del 86.7% (79.5%-92.1%)